Планирование лечения
Планирование лечения
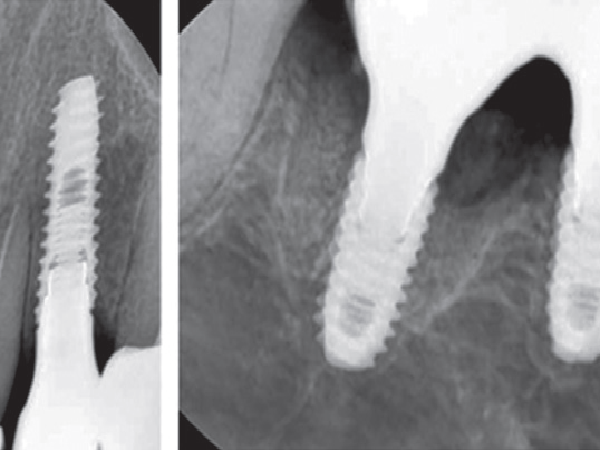
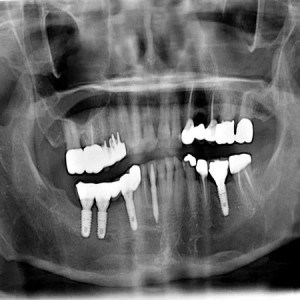
В ходе клинического обследования диагностировано значительную потерю костной ткани в горизонтальной плоскости во фронтальной зоне (фото 1, 2, 3). Четыре передних резца и десна были смоделированы из воска с целью представления объема тканей, которые необходимо восстановить (фото 4). Исследование моделей проводилось в полурегулируемом артикуляторе. Но точную степень потери костной ткани с учетом ее горизонтальных и вертикальных размеров можно было определить только на аксиальных срезах переформатированных изображений КТ. Запланирован следующий поэтапный хирургический подход: на первой стадии – выполнение процедуры направленной костной регенерации; на второй стадии – установка двух имплантатов и, при необходимости, дополнительная процедура подсадки кости; на третьей стадии – обнажение имплантатов и проведение мягкотканой аугментации. Этап протезирования был запланирован через 30 дней после процедуры активации имплантатов.
Фото 1
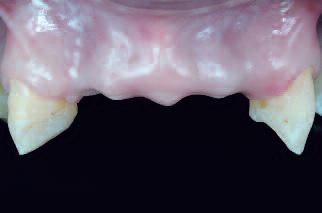 Фото 1. При осмотре диагностирована значительная потеря костной ткани в горизонтальной плоскости во фронтальной зоне… |
Фото 2
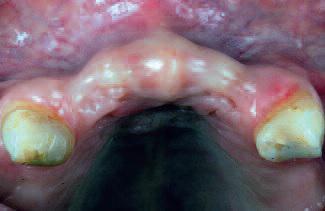 Фото 2. При осмотре диагностирована значительная потеря костной ткани в горизонтальной плоскости во фронтальной зоне… |
Фото 3
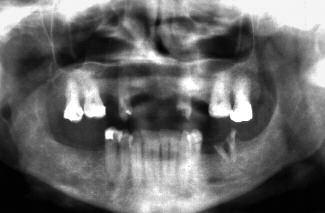 Фото 3. При осмотре диагностирована значительная потеря костной ткани в горизонтальной плоскости во фронтальной зоне… |
Фото 4
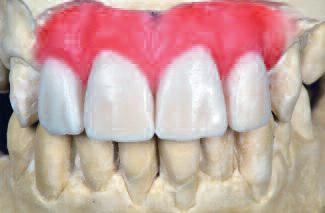 Фото 4. Четыре передних резца и десна были смоделированы из воска с целью представления объема тканей, которые необходимо восстановить |
Хирургическая процедура
Под местной инфильтрационной анестезией на всю толщину тканей выполнен горизонтальный разрез в области кератинизированной слизистой со щечной стороны на 2,5 мм апикальнее самой высокой части остаточного альвеолярного гребня с расширением углубления к дистальным сосочкам 13 и 23 зубов. Два послабляющих вертикальных разреза выполнены дистальнее 13 и 23 зубов.
Лоскут отсепарирован с целью обнажения кости альвеолярного отростка. С внутренней стороны лоскута выполнен разделяющий надрез для обеспечения полной мобилизации лоскута, послабления натяжения и закрытия раны первичным натяжением. Две мини-пластины установлены в проекции вершины альвеолярного гребня, которая соответствовала области межзубных сосочков в зоне 12/11 и 21/22 (фото 5). Мини-пластины использовались в качестве основы, чтобы избежать диспозиции коллагеновой мембраны. Каждая мини-пластина фиксировалась двумя самонарезающимися микровинтами. Конфигурация мини-пластин была сформирована так, чтобы воспроизвести идеальный анатомический профиль альвеолярного гребня, создавая при этом пространство для биоматериала и предотвращая смещение покрывающей мембраны (фото 6).
Фото 5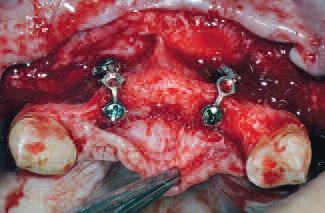 |
Фото 6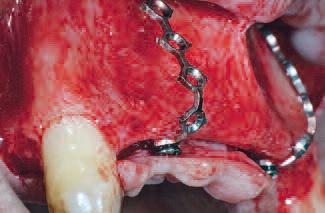 |
| две мини-пластины установлены в проекции вершины альвеолярного гребня, которая соответствовала области межзубных сосочков в зоне 12/11 и 21/22… | конфигурация мини-пластин была сформирована так,чтобы воспроизвести идеальный анатомический профиль альвеолярного гребня, создавая при этом пространство для биоматериала и предотвращая смещение покрывающей мембраны… |
Фото 7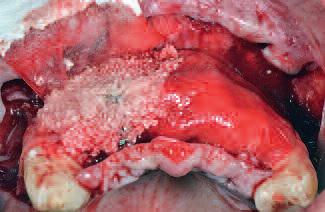 |
Фото 8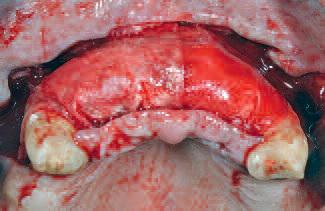 |
| ространство под мини-пластинами было заполнено лиофилизированным костным аллотрансплантатом. После этого участок аугментации была закрыт двумя перикардными мембранами | , расположенными на каждой стороне и зафиксированными мезиально и дистально с помощью двух титановых мини-штифтов (фото 7, 8) |
Фото 9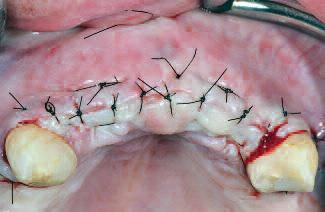 |
Фото 10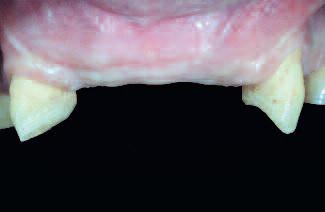 |
| Швы выполнены нейлоновыми мононитями 5,0 (Ethicon). Первый шов был наложен на вертикальные разрезы дистальнее от 13-23 зубов с имитацией сосочка при помощи техники вертикального матрасного ушивания. Еще три вертикальные матрасные швы были наложены медиальнее от обеих зубов, а также в области средней линии. Два горизонтальных матрасных шва были выполнены на каждой стороне. И вертикальные, и горизонтальные матрасные швы обеспечили выворот лоскутов в сторону соединительной ткани с каждой стороны раны. Ушивание было завершено посредством наложения перерывчатого простого шва вдоль горизонтальных и вертикальных разрезов | Процесс заживления проходил без осложнений. Швы были удалены через три недели после операции.Проведенная через шесть месяцев после операции клиническая оценка констатировала хороший макроскопический контур аугментированной области |
Фото 11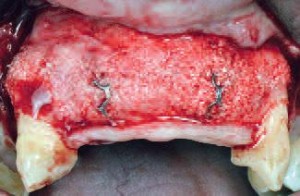 |
Фото 12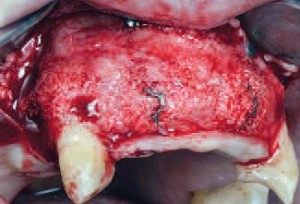 |
| Второй хирургический этап состоял из выполнения горизонтального и двух вертикальных разрезов, аналогичных уже выполненным при первой операции. | После сепарации полного лоскута диагностировано однородную и хорошо васкуляризированную структуру твердой ткани. Пластины были частично покрыты новообразованной костью |
Фото 13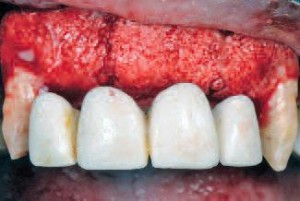 |
Фото 14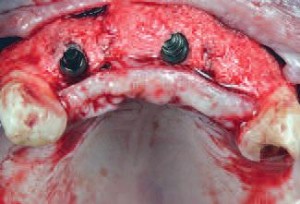 |
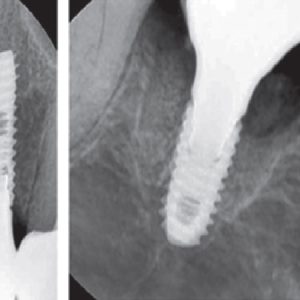
| После удаления пластин установлено два имплантата в области 12 и | 21 зубов с использованием хирургического шаблона |
Биоматериал и мембрана были также установлены в районе средней линии для получения дополнительного объема тканей с эстетических соображений. Закрытие ран проводили аналогично ранее выполненному закрытию при первом хирургическом вмешательстве.
Процесс заживления проходил без осложнений, и швы были удалены через три недели после операции.
Фото 15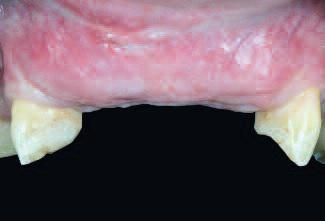 |
Фото 16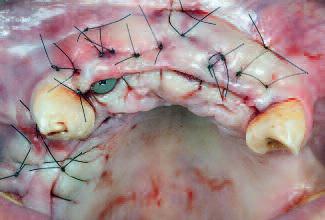 |
| Три месяца спустя процедура обнажения имплантатов была выполнена параллельно с процедурой мягкотканой аугментации с тех же эстетических соображений | Формирователи десен были установлены на имплантаты. Наложены швы для коронарного подъема всего лоскута |
Ортопедические процедуры
Фото 17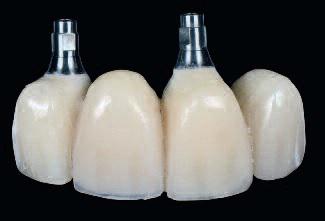 |
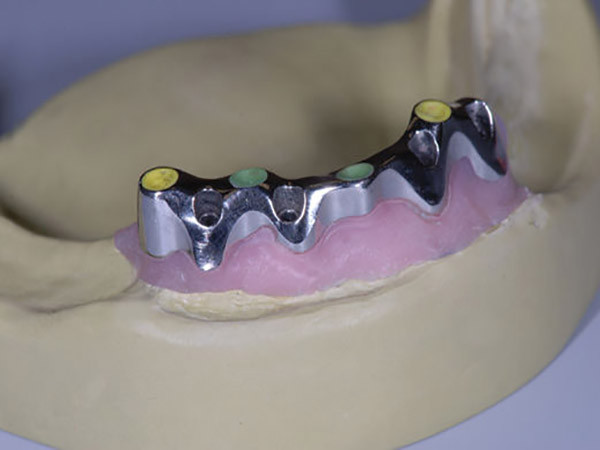
Две недели спустя швы были сняты, и установлены временные частичные протезы, зафиксированные на винтах |
Фото 18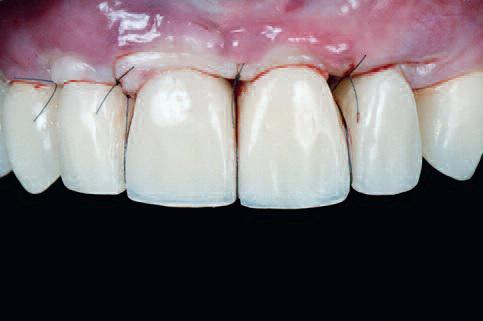 |
Зубы 13 и 23 были отпрепарированы под полные коронки |
Фото 19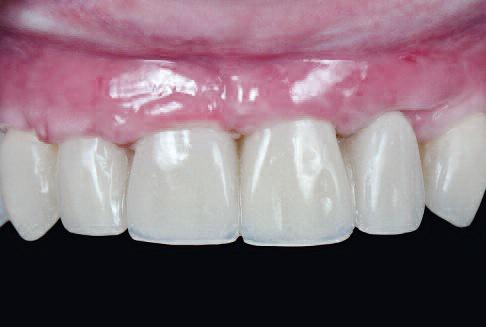 |
Во время того, как пациент находился на ортодонтическом лечении, решено сделать новый полимерный протез с винтовой фиксацией, чтобы достичь идеальных условий для установки двух имплантатов на замену 24/25 зубов, а также отодвинуть во времени выполнение финальных керамических реставраций до окончания процесса остеоинтеграции |
Конечный результат
Планирование лечения подобных клинических случаев на примере молодого пациента с высокими эстетическими требованиями является довольно сложной задачей. Хотя общее время лечения и становится длиннее, но результаты, полученные при выполнении поэтапного алгоритма, позволяют реализовать концепцию междисциплинарного подхода наиболее безопасным и точным образом (фото 20, 21)
Фото 20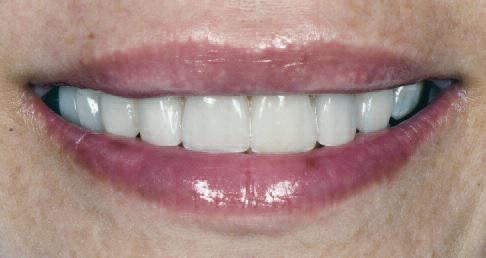 |
Фото 21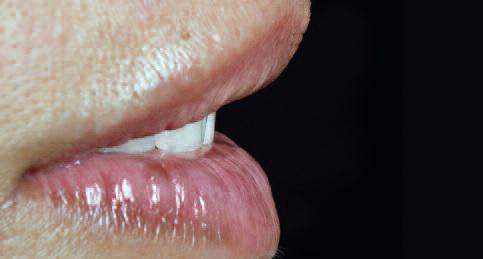 |
Выводы
Уровень регенерации костной ткани с учетом расширенных первоначальных трехмерных характеристик горизонтального и вертикального дефектов был удивительным. Другим важным аспектом является то, что в данном случае использовался только синтетический биоматериал без аутокостных добавок.
Использование мини-пластин предотвратило возможность диспозиции мембраны, что является крайне важным аспектом для регенерации. Перикардные мембраны обеспечивали долгосрочную барьерную функцию, а также достаточное количество времени для интеграции костного заменителя.
Дальнейшие исследования должны быть нацелены на распространение данного алгоритма лечения в качестве эффективной и проверенной процедуры при реконструкции кости с трехмерными дефектами.